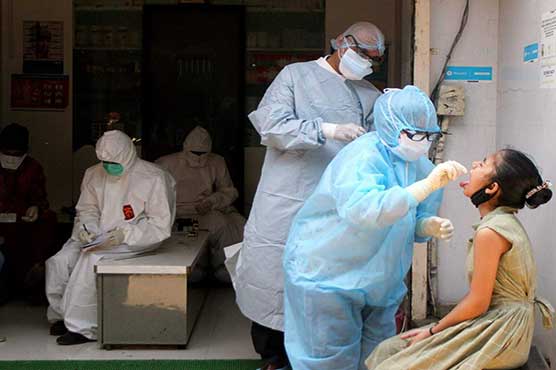
അസുഖം ഭേദമായ ശേഷവും ദീര്ഘകാലത്തേക്ക് ആരോഗ്യപ്രശ്നങ്ങള് വരുന്നത് കോവിഡ് 19 ഉയര്തത്തുന്ന പ്രധാന വെല്ലുവിളിയാണ്. പൂര്ണ്ണമായും അസുഖം ഭേദമായവരിലും ചില ആരോഗ്യ പ്രശ്നങ്ങള് കണ്ടുവരുന്നതായി റിപ്പോര്ട്ടുകളുണ്ട്. പോസ്റ്റ് കോവിഡ്19 സിന്ഡ്രം എന്ന പേരില് ലോകമെമ്പാടും ഈ ഭീഷണിയേക്കുറിച്ച് ഗൗരവകരമായ പഠനങ്ങളും നിരീക്ഷണങ്ങളും നടന്നുവരികയാണ്.
കോവിഡ് ഇത്രമാത്രം വ്യാപകമായിട്ടും കേരളത്തില് പ്രമുഖരായ ആരുംതന്നെ മരണത്തിനു കീഴടങ്ങേണ്ടിവന്നിരുന്നില്ല. ചെറുപ്പക്കാരായ ആളുകള് കോവിഡ് മൂലം മരിക്കുന്നതുപോലും അത്യപൂര്വമായിരുന്നു. പക്ഷേ, യുവജനക്ഷേമബോര്ഡ് ഉപാധ്യക്ഷന് പിബിജുവിന്റെ മരണം ഇതില് നിന്ന് വ്യത്യസ്തമായി സംഭവിച്ചു. ഇതേക്കുറിച്ച് തുറന്ന് എഴുതുകയാണ് ഡോക്ടര് എസ് എസ് സന്തോഷ് കുമാര്.
ആര്ക്കും എങ്ങനെയും എപ്പോള് വേണമെങ്കിലും കോവിഡ് അപകടമുണ്ടാക്കിയേക്കാമെന്ന മുന്നറിയിപ്പു കൂടിയാണ് ബിജുവിന്റെ മരണം സൂചിപ്പിക്കുന്നത് എന്ന് അദ്ദേഹം പറയുന്നു.
‘ബിജുവിന്റെ മരണവാര്ത്ത അറിയുമ്പോള് ഞാനും ആശുപത്രി കിടക്കയിലായിരുന്നു. അതും അറിയാതെപോയ കോവിഡ് മൂലം. ഇത്രകാലം കോവിഡുമായി യുദ്ധം ചെയ്ത് കോവിഡ് ചികിത്സയും പ്രതിരോധ പ്രവര്ത്തനങ്ങളും ചെയ്തുവന്ന വ്യക്തിയെന്ന നിലയില് രോഗം എനിക്കും ഒരു ഞെട്ടലായിരുന്നു.
ഒരു ദിവസം വൈകിട്ട് നേരിയ നെഞ്ചുവേദന അനുഭവപ്പെട്ടപ്പോള് ഹൃദയാഘാതത്തിലേക്കാണ് അതു പോകുന്നതെന്നു കരുതിയിരുന്നില്ല. ഹൃദയാഘാത സമയങ്ങളിലേതുപോലെ ഇടതുവശത്തേക്കോ കയ്യിലേക്കോ വേദന പടരുകയോ വിയര്ക്കുകയോ ചെയ്തില്ല. എങ്കിലും ഒരു സംശയനിവാരണത്തിനായി അപ്പോള്തന്നെ ഞാന് ജോലി ചെയ്യുന്ന തിരുവനന്തപുരം മെഡിക്കല് കോളജ് ആശുപത്രിയിലെത്തി ഇസിജി എടുത്തപ്പോഴാണു ഞെട്ടിയത്. വലിയൊരു ഹൃദയാഘാതത്തിന്റെ തുടക്കത്തിലാണു ഞാന് നില്ക്കുന്നത്. ഒട്ടും വൈകാതെ ആന്ജിയോപ്ലാസ്റ്റി ചെയ്ത് മൂന്ന് സ്റ്റെന്റ് ഇട്ടു.
ഹൃദയാഘാതത്തിനു വഴിതെളിക്കുംവിധം രക്താതിസമ്മര്ദമോ വര്ധിച്ച കൊളസ്ട്രോളോ പ്രമേഹമോ ഒന്നും ഉണ്ടായിരുന്നില്ല. ആറുമാസം കൂടുമ്പോള് പരിശോധനകള് നടത്താറുള്ളതുമാണ്. ഇതൊന്നുമില്ലാതെ വന്ന ഹൃദ്രോഗമാണ് കൂടുതല് ചിന്തിക്കാന് പ്രേരിപ്പിച്ചത്. കോവിഡ് പ്രതിരോധ പ്രവര്ത്തനങ്ങളുടെ ഭാഗമായി കാസര്കോടും മുംബൈയിലും രോഗികളെ ചികിത്സിച്ചു മടങ്ങിയെത്തിയ ശേഷം നടത്തിയ സ്രവപരിശോധനകളിലൊക്കെ റിസല്ട്ട് നെഗറ്റീവായിരുന്നു.
ആന്ജിയോപ്ലാസ്റ്റിക്കുശേഷം ഐസിയുവില് നിന്നു മുറിയിലേക്കു മാറ്റിയശേഷം മറ്റു ഡോക്ടര്മാരുമായി സംസാരിച്ചതിന്റെ അടിസ്ഥാനത്തില് ആന്റിബോഡി പരിശോധന നടത്തി. കോവിഡ് വന്നുപോയി എന്നതിന്റെ വ്യക്തമായ വിവരങ്ങള് ആ പരിശോധനയില് ലഭിച്ചു. അതായത്, ഞാന്പോലും അറിയാതെ എനിക്കു കോവിഡ് ബാധിച്ചിരുന്നുവെന്നറിയാന് ഹൃദയാഘാതത്തിന്റെ വക്കത്തുവരെയെത്തേണ്ടിവന്നു!
ആധുനിക വൈദ്യശാസ്ത്രം ഇതുവരെ കോവിഡ് ആക്ടീവ് രോഗികളെ ചികിത്സിക്കുന്നതിലാണ് ഊന്നല് നല്കിയിരുന്നത്. രോഗാതുരതയ്ക്കും മരണത്തിനും വളരെയേറെ സാധ്യതയുള്ളതിനാല് രോഗീപരിചരണത്തിനു തന്നെയാണ് പ്രാധാന്യം നല്കേണ്ടിയിരുന്നതും. ഇതുവരെയുള്ള കണക്കുകള് പ്രകാരം കേരളത്തില് നാലുലക്ഷത്തിനടുത്ത് ആളുകള്ക്ക് കോവിഡ് സ്ഥിരീകരിക്കുകയും പിന്നീട് നെഗറ്റീവാകുകയും ചെയ്തിട്ടുണ്ട്.
കോവിഡ് സ്ഥിരീകരിക്കാതിരിക്കുകയും എന്നാല് രോഗം വന്നുപോകുകയും ചെയ്തവര് ഞാനുള്പ്പെടെ ഇതിന്റെ പതിന്മടങ്ങ് ഉണ്ടാകും. അതുകൊണ്ടുതന്നെ ‘പോസ്റ്റ് കോവിഡ് സിന്ഡ്രോം’ എന്നതു വളരെ ഗൗരവത്തോടെ ചര്ച്ച ചെയ്യേണ്ട കാര്യമാണ്. കോവിഡ് വന്നുപോയ ആളുകളുടെ പ്രശ്നങ്ങള് കഴിഞ്ഞ എട്ടൊന്പതു മാസമായി നാം നിരീക്ഷിച്ചുവരുന്നുമുണ്ട്.
ചിക്കുന്ഗുനിയയും ഡെങ്കിപ്പനിയും ഉള്പ്പെടെയുള്ള വൈറസ് രോഗങ്ങള്ക്കു രോഗശേഷമുള്ള ബുദ്ധിമുട്ടുകള് ഉണ്ടാകാറുണ്ട്. പക്ഷേ, അവയൊന്നും ജീവനെ ഹാനികരമായി ബാധിക്കുന്നവയല്ല. കോവിഡ് അങ്ങനെയല്ല. രക്തക്കുഴലുകളില് ചെറിയതോതില് രക്തം കട്ടപിടിക്കാന് (Micro thrombi) കൊറോണ വൈറസുകള് കാരണമാകുന്നുണ്ട്. വളരെ ചെറിയ തരികളാണ് രൂപംകൊള്ളുന്നതെങ്കിലും അവ രക്തക്കുഴലുകളിലൂടെ പല സ്ഥലങ്ങളിലെത്തി അടിഞ്ഞ് വലുതായി ആ ഭാഗത്തെ തകരാറിലാക്കുന്നു.
തലച്ചോറിലേക്കുള്ള രക്തക്കുഴലുകളിലാണ് ഇതു സംഭവിക്കുന്നതെങ്കില് പക്ഷാഘാതത്തിനും ഹൃദയത്തിലേക്കുള്ള രക്തക്കുഴലുകളിലാണെങ്കില് ഹൃദയാഘാതത്തിനും കാരണമാകും. ശ്വാസകോശം, വൃക്ക, കരള്, പാന്ക്രിയാസ് തുടങ്ങിയ അവയവങ്ങളെല്ലാം ഈ തരത്തില് അപകടത്തിലാകാം. രക്തക്കുഴലുകളില് അടിയുന്ന തരികള് എത്രത്തോളമുണ്ടെന്നതും അത് എത്രനാള് നിലനില്ക്കുന്നുവെന്നതും രോഗതീവ്രത നിശ്ചയിക്കുന്ന ഘടകങ്ങളാണ്. കൊറോണ വൈറസ് ശരീരത്തില് നിന്നു പോയാലും ഈ പ്രശ്നങ്ങള് നിലനിന്നെന്നുവരാം.
നേരത്തേ എന്തെങ്കിലും അസുഖമുണ്ടെങ്കില് ആ അസുഖം മൂര്ഛിക്കാനായിരിക്കും കോവിഡ് കാരണമാകുക. പ്രമേഹമുള്ളവരില് അതുണ്ടാക്കുന്ന പ്രശ്നം അവയവങ്ങളിലേക്കു വ്യാപിക്കാന് കോവിഡ് കാരണമാകും. രോഗം ഉണ്ടാകുന്ന രീതി (Pathophysiology) കോവിഡിന്റെ കാര്യത്തില് ഒരുപോലെയാണെങ്കിലും അത് വിവിധ അവയവങ്ങളെ ബാധിക്കുമ്പോഴുണ്ടാകുന്ന പ്രശ്നങ്ങള് വ്യത്യസ്തമായിരിക്കും.
കേരളത്തില് ജീവിതശൈലീ രോഗങ്ങള് വളരെ നേരത്തേ കണ്ടുപിടിക്കുകയും നല്ലൊരു പങ്ക് ആളുകളും അതിനുള്ള ചികിത്സ ചെയ്യുന്നവരുമാണ്. കേരളത്തിലെ കോവിഡ് മരണനിരക്ക് താരതമ്യേന കുറഞ്ഞിരിക്കാനുള്ള ഒരു കാരണം ഇതാണ്. കൊളസ്ട്രോള് കുറയാനുള്ള സ്റ്റാറ്റിന്സ്, രക്തം കട്ടപിടിക്കാതിരിക്കാനുള്ള ക്ലോപ്പിഡോഗ്രില്, ആസ്പിരിന് തുടങ്ങിയവയൊക്കെ രക്താതിസമ്മര്ദമോ കൊളസ്ട്രോളോ ഉള്ള എല്ലാവരുംതന്നെ കഴിച്ചുവരുന്ന സാധാരണ മരുന്നുകളാണ്.
ഈ മരുന്നുകള് കോവിഡ് മൂലമുണ്ടാകുന്ന പ്രശ്നങ്ങളെ ഒരുപരിധിവരെ തടയുന്നുണ്ടെന്നുവേണം കരുതാന്. അതേപ്പറ്റിയുള്ള പഠനങ്ങള് നടന്നുവരുന്നതേയുള്ളൂ എന്നതിനാല് ആധികാരികമായി ഇക്കാര്യം പറയാനാകില്ല. അതിന് ചിലപ്പോള് ഇനിയും മാസങ്ങള് വേണ്ടിവന്നേക്കാം. എങ്കിലും കോവിഡ് വന്നുപോയ നാല്പതു വയസ്സു കഴിഞ്ഞവര്, മറ്റു രോഗങ്ങളില്ലെങ്കില്പോലും തുടര് പരിശോധനകള് നടത്തുകയും ആവശ്യമായ മരുന്നുകള് കഴിക്കുകയും ചെയ്യണം. കോവിഡ് രോഗസമയത്ത് എന്തൊക്കെ മരുന്നുകളാണു കഴിച്ചതെന്നതിന്റെ കൃത്യമായ രേഖകള് ചികിത്സ ലഭിച്ചിടത്തുനിന്നു വാങ്ങി സൂക്ഷിക്കുകയും വേണം.
കോവിഡ് വന്നുപോയവര് അപകടത്തില്പെടരുത് എന്ന ചിന്തയില് നിന്നാണ് കേരളത്തില് കോവിഡ് അനന്തര ചികിത്സാ സംവിധാനത്തിനു രൂപം കൊടുത്തിരിക്കുന്നത്. കേരളത്തിലെ എല്ലാ സാമൂഹിക, പ്രാഥമിക, കുടുംബാരോഗ്യ കേന്ദ്രങ്ങളിലും പോസ്റ്റ് കോവിഡ് ക്ലിനിക്കുകളും താലൂക്ക്, ജില്ലാ, ജനറല് ആശുപത്രികളിലും മെഡിക്കല് കോളജുകളിലും റഫറല് ക്ലിനിക്കുകളും തുറന്നിട്ടുണ്ട്. ‘പോസ്റ്റ് കോവിഡ് സിന്ഡ്രോം’ ഒരു ഗുരുതരപ്രശ്നമായിക്കണ്ട്, രോഗം വന്നുമാറിയവരും കോവിഡ് വന്നിരിക്കാന് സാധ്യതയുള്ളവരും ഈ കേന്ദ്രങ്ങളിലെത്തി ഡോക്ടര്മാരുടെ ഉപദേശത്തോടെ തുടര് ചികിത്സയ്ക്കു വിധേയരാകേണ്ടത് അത്യാവശ്യമാണ്.
(ദുരന്തസ്ഥലങ്ങളിലും മഹാമാരികള് പടരുന്നിടത്തും സേവനം നടത്തുന്ന രാജ്യാന്തര സന്നദ്ധ സംഘടനയായ ഡോക്ടേഴ്സ് വിത്തൗട്ട് ബോര്ഡേഴ്സിന്റെ സൗത്ത് ഏഷ്യ വൈസ് പ്രസിഡന്റും തിരുവനന്തപുരം മെഡിക്കല് കോളജ് ഡെപ്യൂട്ടി സൂപ്രണ്ടുമായ ഡോ. സന്തോഷ് കുമാര് കാസര്കോട് കോവിഡ് ആശുപത്രിയുടെ ചുമതലക്കാരനും കേരളത്തില് നിന്നു മുംബൈയില് കോവിഡ് പ്രതിരോധ ദൗത്യവുമായി പോയ സംഘത്തിന്റെ തലവനുമായിരുന്നു)’- ഡോക്ടര് പ്രമുഖ മാധ്യമത്തിന് നല്കിയ കുറിപ്പില് നിന്ന്്